体外受精・胚移植について
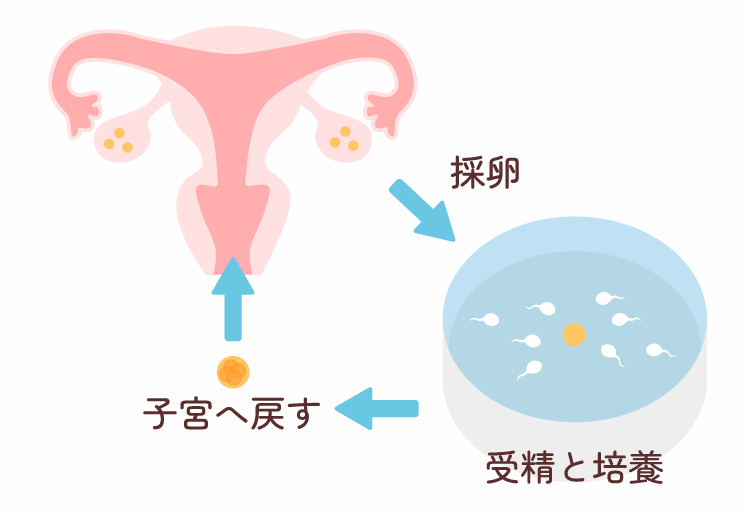
卵巣から卵子を採取し、体外で精子と受精させ、数日間体外で培養し子宮へ戻すという治療法を体外受精と呼びます。
1978年にイギリスで初めて成功し、日本でも1983年に初めての成功例が報告されました。その後40年以上にわたりさまざまな研究が行われ、現在では不妊治療において欠かせない治療法の1つです。
対象となる方
日本産婦人科学会では体外受精・胚移植に関する見解として下記の内容を示しています。
「これ以外の治療によっては妊娠の可能性がないか極めて低いと判断されるもの、および本法を施行することが、被実施者またはその出生児に有益であると判断されるものを対象とする。」
具体的に対象となるのは以下のような方です。
- 両側の卵管閉塞、通過障害があり、卵管に対する治療を行っても妊娠が困難な方(卵管性不妊症)
- 精子数が少ない、精子の運動性が不良などで一般的な治療を行っても妊娠しない方(男性不妊)
- 重症の子宮内膜症で、内膜症の治療、一般的な不妊症治療を行っても妊娠しない方
- 抗精子抗体があるために妊娠しない方(免疫性不妊)
- 種々の不妊症検査を行っても原因が特定できない、従来の不妊治療を行っても妊娠しない方
- その他、卵胞が成長しても排卵が起きないまま黄体化してしまう方、加齢に伴う卵巣機能の低下がある方
保険適用について
2022年4月より、これまで大半が自費診療であった不妊治療について保険適用されるようになりました。特に人工受精やARTに関しては患者さんの自己負担額が大きく軽減されました。第1子を得るまでに通算6回まで(女性が40歳以上43歳未満の場合は3回まで)胚移植を保険適用で行うことができます。
また、保険適用の治療を行う際に治療計画書を作成し、十分な説明を行いカップルお二人のサイン(同意)をいただくことが必要になります。
治療の流れ
-
- 01排卵誘発法
- 薬剤を用いて女性の体内で卵胞を育てます。この方法を排卵誘発法といい、自然周期、低刺激周期、高刺激周期などがあります。どの誘発法を行うかは患者さんの年齢やAMHの数値、家族計画などを考慮し個人個人にあった方法を相談の上決定します。
-
- 02採卵
- 卵巣から成熟した卵子を取り出す方法を採卵といい、エコーで卵胞を確認しながら採卵を行います。採卵自体は5~20分程度で終わります。採卵針を卵胞に刺す際に痛みが生じるため、子宮頸管ブロックや静脈麻酔などの麻酔を用います。 採卵後、数時間安静にして頂きご帰宅となります。
-
- 03精液の採取
- 採卵当日にはパートナーの方に精液を採取していただきます。自宅等で採取して持参する場合は温度管理に注意し、タオルでくるむなどして人肌程度の温度を保つようにします。
-
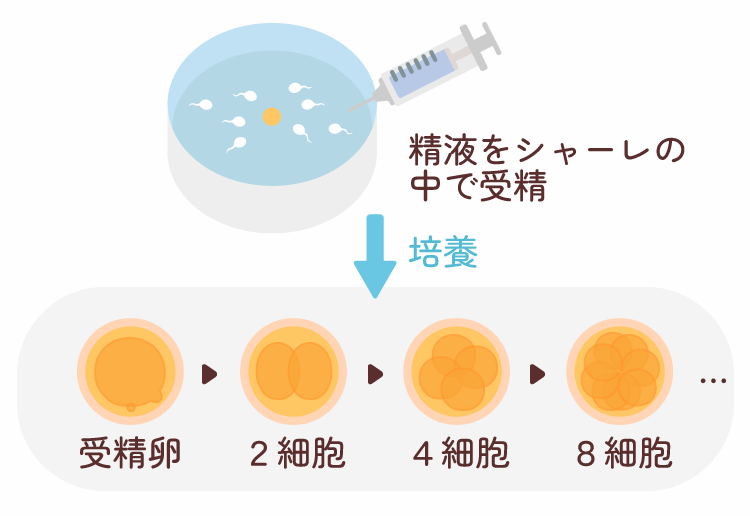
- 04受精と培養
- 採卵された卵子と一定濃度に調整された精液をシャーレの中で受精させます。通常受精には一晩程度の時間がかかります。受精が確認されたら、さらに培養を続けます。受精卵は2~3日後には4~8細胞に分割し、初期胚と呼ばれる形態になります。その後、4~5日後には桑実胚~胚盤胞と呼ばれる形態になります。
-
- 05胚の見極めと子宮への移植
- 細胞の分裂の状態から良好な胚を見極めます。選別した胚は細いカテーテル内に培養液と胚を吸引した状態で子宮腔に挿入し、胚を子宮内に戻します。
-
- 06妊娠判定
- 採卵後16日目あたりに尿ならびに血液検査で妊娠判定を行います。